2003年秋から2-3か月に1度ぐらいの頻度でご来院頂いている鎌倉市在住のご夫婦がいらっしゃいます。今回はそのご主人Yさん(男性/56歳/経営者)のケースです。
2018年の8月上旬に予約の電話がありました。
「近くの整形外科で診てもらったら、『ヘルニアですぐにも手術をしたいぐらいだ。』と言われました。」とのこと。
ご来院されて詳しい経緯を聞くと以下の通りです。
まず近くの整形外科に右腰から膝まで出る痛みとしびれについて受診した。
指定の病院でMRI検査をしてもらい、その結果を入れたCDを持って再受診した。
それを見た整形外科医にはすぐにも手術をしましょうと勧められた。
自分としては手術ではない方法で何とかやっていきたい。
今回は長い文章なのですが何故こういう状態になると悪化するのかが分かると、解決の方法が見つかるのでお付き合いください。
腰椎椎間板ヘルニアとは?
椎間板ってどこ?ヘルニアって何?という方もいらっしゃるでしょうから、その説明を以下にしてゆきます。
ヘルニアとは?
ヘルニアとは、ラテン語由来の英語でherniaをローマ字読みしたものです。
意味は「突出、ものの中身が飛び出たこと」を言います。
現在では腰痛、脚の痺れを伴う腰椎椎間板ヘルニアのことを一般的に「ヘルニア」と指しているようですが、本来あるべき位置の物(内臓が多い)が飛び出た状態を言いますので他にも様々なヘルニアがあるのです。
脳ヘルニア、頸椎椎間板ヘルニア、横隔膜ヘルニア(食道裂孔ヘルニア) 、臍ヘルニア -(俗に言う出べそ)、鼠径ヘルニア -(俗に言う脱腸)、嵌頓ヘルニア etc
椎間板の模式図
腰椎椎間板ヘルニアでは何が飛び出しているのでしょう?
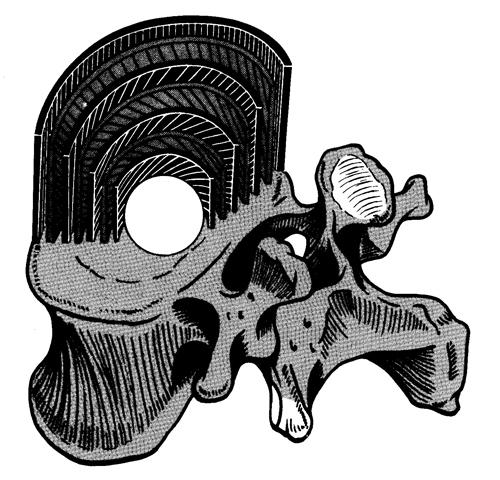
バームクーヘンか木の年輪のように何重にも取り巻いているのが線維輪。
真ん中にある球体状の物が髄核
髄核は88%の水分を含んだ透明なゼラチン物質である。また親水性に富み、化学的にははコンドロイチン硫酸、ヒアルロン酸、ケラタン硫酸などの蛋白結合物質を含んだムコ多糖基質から成る。
引用元: 「カパンディ 関節の生理学 医歯薬出版株式会社」
何か聞き覚えありませんか?
お肌や関節に良さそうな成分のようです。
上の図で年輪のような構造の線維輪の走向に着目してみてください。
右斜めに線維が走向しているそのすぐ外は反対の左斜めに走向しているのがお分かりですか?
このように違う向きに走向している線維を組み合わせて何重にも巻いているから強度が出てくるのです。
椎間板の役目
その椎間板の役目は何かというと簡単に言うと「ショックアブソーバ」
真ん中の髄核はバランス装置の役目を持っています。
下の腰椎に対して上の腰椎が後ろへ反ると髄核は前に移動し、下の腰椎に対して上の腰椎が前に屈むと髄核は後ろに移動するようにして、バランスを取っているのです。
椎間板に負荷のかかる姿勢
椎間板の模式図で構造上強度があると説明しましたが、体勢によって非常に強度が弱くなる姿勢があります。
それは、前屈(前かがみ)+捻転(ねじり)。
下のミレーの「落穂ひろい」のように下に落ちた物拾う体勢ですね。

ヘルニア形成のメカニズム
どのようにして髄核が飛び出てしまうんでしょう?
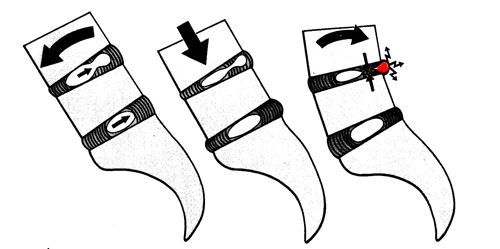
この図では持続的な負荷によるヘルニア形成のメカニズムを説明しています。
まず前かがみになると髄核は後ろへ移動する→そこへ上から重い圧が加わる
→線維輪が破損して髄核の一部がさらに後ろに移動する→体勢を前傾から戻すと元に戻れない髄核の一部がまるで突出したこぶのように残ってしまう。
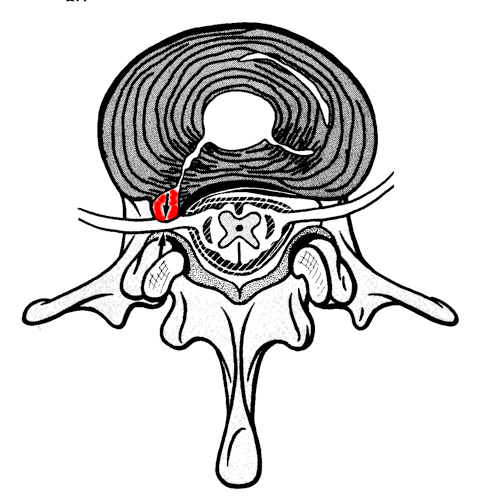
赤い部分がこぶのように飛び出した髄核の一部 この飛び出しを「ヘルニア」と呼んでいるのです。
人体の構造上、運の悪いことに真後ろ(この図では真下方向)には後縦靭帯という非常に強度のある靭帯があるので、それを避けるように神経根付近に向けてヘルニアは飛び出てくるのです。
これがしびれを引き起こす原因と考えられています。
ヘルニアを形成しやすい日常動作
なぜこのような状態になるかは先程加齢と持続的な負荷を理由に挙げました。
椎間板は身体の組織の中でも老化が早い部位といわれています。
最近の研究によれば、25歳ごろより線維輪の変性が始まり、その構成層のどの部でも断裂をおこすことが判明している。髄核は断裂した線維輪を通って流出する。
引用元: 「カパンディ 関節の生理学 医歯薬出版株式会社」
それに加え前かがみとねじりを加えた動作を反復すると損傷のリスクは高くなります。
本来腰椎のカーブは前に緩やかにカーブしています これに後ろ向きカーブになるような姿勢を長時間続けることも椎間板へ負荷をかけることとなります。
デスクワーク、運転、軽作業の仕事の人に多いといわれます。
長時間の着席維持(事務/パソコン作業/車の運転含む)は腰椎の後弯(後ろへのカーブ)で負荷をかける。
長時間の前傾姿勢の維持(料理/掃除)これも同じく腰椎の後弯姿勢です。
重い荷物の持ち上げ・持ち運び これも同じく腰椎の後弯姿勢で重みが上から椎間板にかかる。
勘の良い方ならもう既にお気づきかもしれませんが、腰椎の後弯(後ろへのカーブ)が重要なヒントを持っています。
このことはとても重要なので腰椎の後ろへのカーブが症状を悪化させると理解して下さい。
Yさんの症例
2018年8月上旬にご来院され訴えていた症状は以下の通りです。
症状のある場所と期間
右股関節付近に軽い痛みが以前からあったが、徐々に痛みとしびれが強くなってきて日常生活に差し障りがある。
症状の出る動作
靴下を履こうとすると右臀部から膝まで痛みが走る。
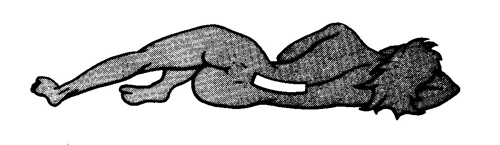
この右を下に寝る体勢もどういうヘルニアか?という重要なヒントが隠されています。
制限のある動作

長座とは胡坐や正座と違って膝を曲げずに足を真直ぐ前に伸ばして座る姿勢のことをいいます。
(長座のフリー画像を探したらこんな和気あいあいとしたものしか見つかりませんでしたが、ヘルニアのご本人はつらいのです。念のため)
Yさんへの問診・検査
問診の結果から得られた情報が上の項目になります。
MRI画像
ご持参頂いたCDでMRI画像を見ました。
側面像で腰椎5番の箇所に少しでっぱりが・・・手術するほどなのかな~という印象でした。
正面像を見ると「内側ヘルニア」っぽい。
整形外科医はこれを危惧しているのかな、という印象です。
右を下にして寝ると痛む
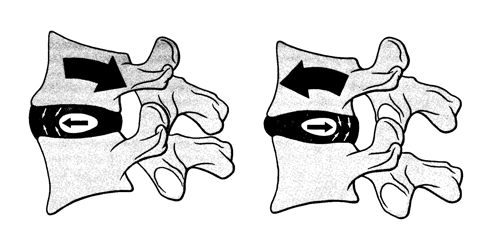
内側ヘルニアと外側ヘルニアを見分ける方法があります。
内側ヘルニアとは、神経の出口の椎間孔で神経根より内側でヘルニアがあるもののことです。
外側ヘルニアはその逆で椎間孔で神経根より外側にヘルニアがあるものです。
内側ヘルニアはより脊髄の中心部分で突出しているため危険度が高いと言えるでしょう。
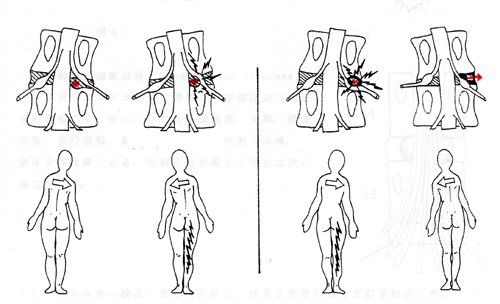 椎間板は左右の傾きに対して狭い方から広い方へ移動します。
椎間板は左右の傾きに対して狭い方から広い方へ移動します。
左の図が内側ヘルニアで身体を左に傾けると神経根を圧迫し、右足に痛みやしびれを引き起こします。
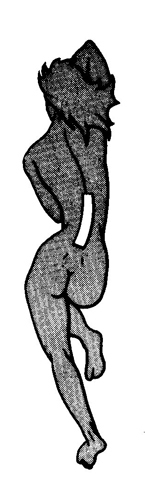
内側ヘルニアの身体を左に傾けるのと同じく腰椎を右に凸のカーブが形成されているのがお分かりでしょうか?
このことで就寝中、無意識で寝返りを打って腰椎が右に凸となるカーブの状態になると、症状が悪化するのが分かります。
ヘルニア検査
ヘルニア用の代表的な検査を2つ実施しました。
SLR(Straight Leg Raising)テスト
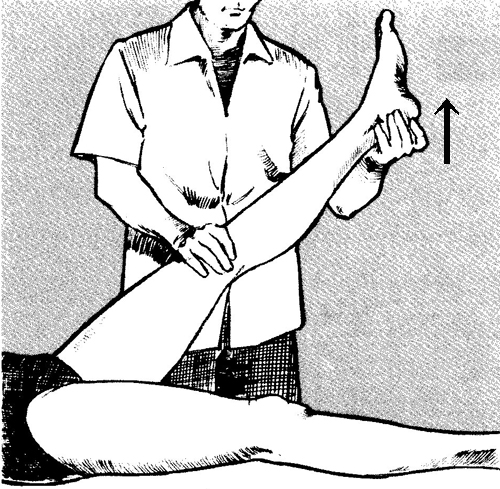
痛みとしびれがある側(患側)の足を上に上げていきます。
痛みが出れば陽性。
検査の結果45°まで陰性。
Yさんに聞けば45°までは痛みは無く、腿の後ろが突っ張ってこれ以上挙げられないとの事。
反対側の痛みがない側(健側)の脚を挙げてみますが、同様に45°で腿の後ろが突っ張りその角度で停止。
この検査では35°~70°で椎間板に負荷がかかるのですが、重症なヘルニアの人は10°~20°でも痛みが出ます。
長母趾伸筋テスト
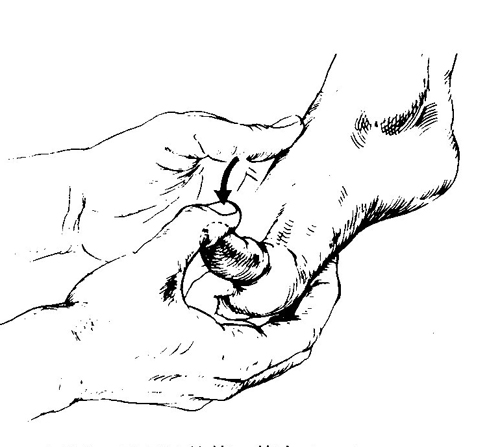
足の母趾(親指)を下方向に引っ張られるのに、抵抗ができるかどうかの検査です。
これは患側の母趾は全く抵抗できず、ぐにゃりと曲がってしまいます。
動作制限からわかること
靴下を履く動作は腰椎を後ろに大きく曲げる動作となります。
上のヘルニア形成のメカニズムで腰椎の後弯が髄核の後方突出となる説明をしたのも、腰椎の後ろへのカーブを強める動作は症状を悪化させるということをご理解頂けるでしょうか?
長座が出来ないということ。
腰椎椎間板ヘルニアの整形学検査のひとつに「ベクタルー シッティング テスト(BECHTEREW’S SITTING TEST)」というのがあります。
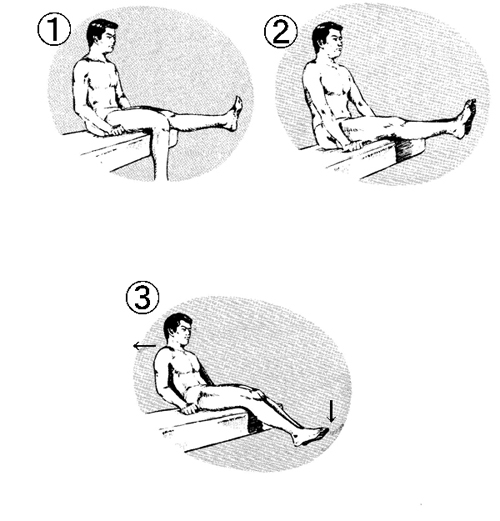
①まずベットの上に着席し片足を水平に上げる。
②残りの片足も水平に上げる。→これが長座の姿勢です。
③痛みで上半身が後ろに倒れたり、足を下ろしたりしたらヘルニア陽性のサインです。
カイロプラクティックとしての考え
ヘルニア形成のメカニズムで腰椎の後弯が問題だと説明しました。
カイロプラクティックとしてはその点を最重要課題として考えます。
また、問診と検査から腰椎椎間板ヘルニアで、腰椎5番の内側ヘルニア。
腰椎5番の右の関節が開き、左の関節が閉じているだろうと見立てられます。
後弯形成が問題点
脊柱の生理的弯曲は頚椎が前弯(前へのカーブ)、胸椎が後弯(後ろへのカーブ)、腰椎が前弯です。
腰椎は5個あって上から1番→5番と名付けられています。
前弯カーブの頂点が真ん中の腰椎3番です。
この椎骨が前方に位置できるようにすること。
腰椎の伸展(後ろへ反らす動き)出来ない関節を見つけ、それが出来るように促す、ということ。
腰椎椎間板ヘルニアの症状改善には腰椎の前彎カーブを形成してゆくように仕向けるのが有効ということです。
また、内側ヘルニアであることから、腰椎5番右の椎間関節を閉じる方向に、左の椎間関節を開く方向に促すということ。
これがカイロプラクティック調整の目的となります。
自宅ケア
アメリカのカイロプラクティック界に椎間板ヘルニアに効き目があると大ブームを引き起こしたマッケンジーエクセサイズというものがあります。
1950年代にニュージーランドの理学療法士、ロビンマッケンジーが考案し発展させてきたメソッドです。
1997年ごろに日本にもアメリカのカイロプラクティック・ドクターによって紹介されだしたのです。
この概略をご説明してご自宅で実践して頂くようにアドバイスしました。
それと、右下に寝た時身体が沈み込まない工夫も考えて頂くようにしました。
カイロプラクティック調整
調整の目的は上記の通り腰椎の前弯形成です。
全身調整
骨盤は後傾している側の骨盤を前傾にする調整をします。
対症療法
腰椎5番を反らすことができるように調整、右の椎間関節を閉じ、左の椎間関節を開く方向に調整します。
ビフォー・アフター
施術後、施術前に実施した長母趾伸筋テストを再実施。
ぐにゃりと曲がり抵抗できなかった母趾に抵抗できる力が出てきました。
これにはYさんもカイロプラクティック調整による変化が分かったようです。
継続的な調整
ぎっくり腰や寝違えなどの急性症状は1-2回で改善するケースも多々ありますが、Yさんのような椎間板ヘルニアは長い年月をかけて身体の組織が変成したものです。そのことはご自身もお分かりのようで、「当面週1で通います。」とご自分からおっしゃいました。
過去20年の私の臨床経験でも、MRI画像で椎間板ヘルニアと診断されてご来院した方で1-2回の施術で改善した例は20歳前半の女性の1例のみです。
ある程度の期間を見越した継続的な調整が必要です。
セカンドオピニオンを聞きに行くとして受診した鎌倉の最大手の総合病院で2週間ごとに経過観察があり、その際処方される痛み止めとしびれ止めの薬も服用しながら、カイロプラクティックの継続的な調整を進めることにしました。
指標
継続的な調整を進めるのあたり、私はYさんに3つのことを念頭に置いてほしいと説明しました。
1.痛みやしびれを指標としないこと
痛みやしびれを指標とすると、100の痛さが80の痛さに変わっても20減った事より痛みがあり続けることに意識が向いて80の痛さがその時点での100の痛さになってしまうのです。
そういう人は「ここもダメ!あそこもダメ!」と不満を抱え短い期間で次々と治療院を渡り歩くようになるのです。
2.出来るようになった動作に目を向ける
上の例で100の痛さの時に出来なかった動作があるとして、80の痛さに改善した時いくつもあったできない動作の中で、なにか1つでも出来るようになっていることが多々あります。
「あ!前に出来なかったことが今は出来ている。」
こういう実感が持てる人は私の臨床の経験上改善が早いのです。
3.中央徴候
前述のマッケンジー・メソッドを日本に初めて紹介した仲井D.C(ドクター・オブ・カイロプラクティック)のヘルニアに関する見解のご紹介になります。
例えば臀部から足のつま先まで痛みがあったとして、その痛みの最先端がつま先→足首→膝などと身体の中心部に近づいてゆく改善過程はとても良いのだそうです。
その見解をYさんにご紹介しました。
経過
8月9日から12月23日までの経過です。
右下にして寝ると痛むということに関しては、Yさんは右腰にクッションを当てて寝るので、右下にしても腰の部分が沈まないよう工夫して頂きました。
このことにより就寝中の痛みはずいぶん改善したそうです。
週1のペース
8月9日~10月13日までは周1回のペースでご来院。
その間9回のご来院となります。
4回目のご来院時の9月2日の問診では、1泊の遠出ができた。
少しずつ長座が出来るようになった。
との事です。
4回目のご来院時の最初にいかがでしたかと尋ねているので、過去3回の調整でこういう変化が起きた、ということになります。
以下も同じく○回目のご来院に関してのコメントは○-1回分の調整の効果も含まれているとお考えください。
5回目ご来院の9月8日の問診では、前屈の可動域が広がった。
長座ができるようになった。
との事です。
7回目のご来院の9月22日の問診では右足の踏み込みが良くなった。
3回飲む痛み止めの薬は朝1回だけになった。
3回飲むしびれ止めの薬は2回に減らした。
との事です。
8回目のご来院の9月29日の問診では、小走りができるようになった。
との事です。
いかがでしょうか?
少しずつ良くなってゆくご自分の体調を客観的に観察されています。
2週に1のペース
ここからは2週間に1度の通院ペースになります。
9回目のご来院の10月13日の問診では、右の股関節付近を押すと痛みがあるものの、日常で違和感を感じない。
との事です。
10回目のご来院の11月4日の問診では、薬は1日1回飲むか、飲まないかぐらいに減った。
との事です。
11回目のご来院の12月2日の問診では、薬を止めた。
との事です。
12回目のご来院の12月23日の問診では、若干のしびれはある。
病院に行くのを止めた。
背中、肩甲間部に違和感がある。
この時点で、2004年の頃から2-3カ月に1度のペースでご来院してこられて、いつも言ってた主訴(一番ツライ症状のことです)の「背中、肩甲間部に違和感」が出てきました。
本当につらい症状があるとその期間は、ずーっと昔からある軽い症状を忘れるんですね。
臨床ではよくあるケースです。
最後に
この12月23日を最後にYさんのご来院はピタッと止まりました。
「大丈夫かな~、再発してないかな~」
などと気にかけていたのですが、風の便りではお元気そうと思っていた矢先、4月の上旬にまた予約の連絡がありました。
2回ほど続けてカイロプラクティックの調整をしたのですが、私とYさんで見解が一致したのは、今回の腰痛は軽いぎっくり腰。
ヘルニアは改善したまま、良好で推移しているようです。
今回の症例で改善に向け良かったことをいくつか挙げてみます。
- 経営者らしい判断で手術で仕事に穴を開けられないと、ご自宅でのマッケンジーエクササイズを継続されたこと。
- 右下に寝ると痛みが出るので、右腰にクッションを当てるなど工夫をされたこと。
- ご自身の身体の変化で良くなっていることに指標を持てたこと。
- セカンドオピニオンを求めた病院で、薬は飲み忘れるぐらいでもいいですよ、とアドバイスされていたこと。
似たような症状でお悩みの方に今回の症例が何かのヒントとなり、少しでもお役に立てば幸いです。
カイロプラクティック料金
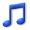 カイロプラクティックコース料金
カイロプラクティックコース料金
初 回 (60~75分)¥6,000(税込)
2回目以降 (35~50分)¥4,000(税込)
※カイロは症状改善を目的としていますので時間当たりの料金ではありません
お問い合わせ・ご予約のページ
予約制
営業時間 10:00~19:00(最終受付)
定休日 水曜日 (日・祝営業しています)
お問い合わせ、予約については
メールの方は前日の午前中までにご連絡頂きますようお願いします。
お電話では当日でも予約空き状況をご案内させて頂きますのでお気軽にご連絡下さい。
TEL 0467‐61‐2781
お電話予約では
「はい、アロハカイロ&フットパラダイスです」
と、電話に出ますので
「ブログを見て初めて連絡するのですが、[カイロ]の予約を取りたい・・・」
とおっしゃって頂きましたら、ご希望の日・時間帯をお伺いいたします。
あらかじめ何日の午前中・午後早い時間・夕方など決めておいて下さい。
メールのご予約では
ご予約希望日の前日(希望日が木曜日の場合は火曜日)の午前中までに
何日の[午前中・午後早い時間・夕方]の時間帯がよいか、をご連絡下さい。
折り返しメールいたします。
※本フォームではご質問・ご予約希望を24時間いつでも受け付けております。
※お問い合わせへの返信は水曜日以外の10時~19時までの間にさせていただきます。
(お送りいただいた内容によっては返信までにお時間がかかることがございます。ご了承ください)
所在地
神奈川県鎌倉市由比ガ浜1丁目10-1 たまのいビル2-B
- JR鎌倉駅: 徒歩8分
- 江ノ電和田塚駅: 徒歩2分
